ピロリ菌について
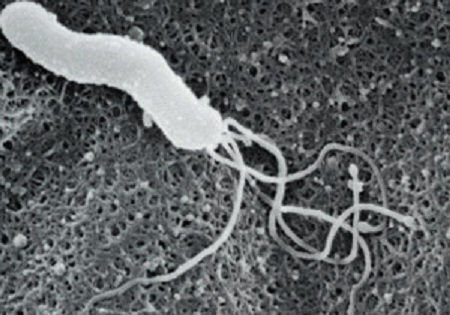 ピロリ菌は、正式には「ヘリコバクター・ピロリ」といいます。「ヘリコバクター」とは、らせん状の細菌という意味です。鞭毛(べんもう)を高速で回して移動することからつけられています。「ピロリ」は、最初に菌が見つかった場所である胃の幽門を意味する、ラテン語の「ピロルス」からきています。
ピロリ菌は、正式には「ヘリコバクター・ピロリ」といいます。「ヘリコバクター」とは、らせん状の細菌という意味です。鞭毛(べんもう)を高速で回して移動することからつけられています。「ピロリ」は、最初に菌が見つかった場所である胃の幽門を意味する、ラテン語の「ピロルス」からきています。
ピロリ菌は、酸素にさらされると死滅していき、乾燥にも強くない細菌である一方、強酸性下にある胃の中で生育できるという大きな特徴を持っています。ピロリ菌は胃の中にある尿素をアンモニアと二酸化炭素に分解し、アルカリ性のアンモニアで酸を中和しているため、強酸性下でも生育が可能です。
ピロリ菌の感染は、口から入ることで起こります。主に飲み水や食べ物からですが、成人になるとほとんど感染しないため、多くは乳幼児期に感染するとみられています。衛生状態が悪い国では感染率が高く、先進国では低い傾向があります。しかし、日本は先進国としては例外的に感染率が高くなっています。ただし、過去に行われた調査では、日本人の感染率を年代別にすると40代以上が高く、10~20代では低くなっており、衛生環境の改善による結果が出てきています。よって、今後も感染率は低くなっていくとみられています。とはいえ、現在でもまだ2人に1人が感染している状態で、若い世代でも感染がなくなっているとはいえないので要注意です。
ピロリ菌は、口から入れば感染することはわかっていますが、実はそれ以外の感染経路や感染の予防方法についてはよくわかっていません。また、ピロリ菌の多くは免疫力の弱い乳幼児期に感染するといわれており、この結果はそれぞれの世代の乳幼児期における上下水道の普及率の違いが感染率の差となって現れたものと考えられています。つまり、幼児期における衛生環境が感染率に影響を与えているということです。実際のところ、昨今の日本人は衛生環境が十分に整った中で暮らしていることから、ピロリ菌感染率が大きく低下してきております。
ピロリ菌と胃・十二指腸潰瘍、胃がんの関係
ピロリ菌は毒素を産生し、血液中の白血球やリンパ球が集まって胃の炎症を引き起こします。また、粘膜が深くえぐれて、胃潰瘍や十二指腸潰瘍を引き起こす場合もあります。胃がんの発生にもピロリ菌感染が大きく関わっていると指摘されており、実際にピロリ菌に感染していない胃の発がん率は1%程度しかありません。そのため、ピロリ菌の除菌をすることで、胃潰瘍や十二指腸潰瘍、胃がん予防の効果が期待できるのです。
ピロリ菌の検査法
ピロリ菌の感染診断にはいくつかの種類があり、内視鏡を使う検査と、使わない検査があります。
内視鏡を使わない方法
尿素呼気試験試薬を使う検査
服用前後の呼気を検査用の袋に吹き込んで採取することで、診断します。身体的な負担がなく、精度が高い検査法です。
血清・尿中抗体検査
ピロリ菌に感染すると抗体ができるので、血液中や尿中にその抗体があるかどうかを調べることで判断します。
内視鏡を使う方法
内視鏡を使って胃炎や潰瘍など病気の有無を観察すると同時に、胃粘膜を採取してピロリ菌感染がないかを調べます。
迅速ウレアーゼ試験
ピロリ菌が持っているウレアーゼという酵素の活性を利用する検査法です。採取した粘膜に専用の反応液を用いて、ピロリ菌の有無を調べます。
鏡検法
粘膜に特殊な染色を行い、顕微鏡を用いて診断します。
培養法
採取した胃の粘膜をすり潰して、培養して判定します。
ピロリ菌の除菌
 ピロリ菌の除菌治療では、2種類の抗生物質と、胃酸の分泌を抑えるプロトンポンプ阻害薬を1日2回、7日間続けて服用します。ピロリ菌の除菌を行うのは抗生物質ですが、プロトンポンプ阻害薬で胃酸の分泌を抑えることで、より効果的な除菌が可能になります。日本における除菌治療の成功率は70~90%と報告されており、除菌できなかった場合には、違う抗生物質を使用して再度除菌治療することも可能です。再度、除菌治療を受けることで、除菌成功率は90%以上になると報告されています。
ピロリ菌の除菌治療では、2種類の抗生物質と、胃酸の分泌を抑えるプロトンポンプ阻害薬を1日2回、7日間続けて服用します。ピロリ菌の除菌を行うのは抗生物質ですが、プロトンポンプ阻害薬で胃酸の分泌を抑えることで、より効果的な除菌が可能になります。日本における除菌治療の成功率は70~90%と報告されており、除菌できなかった場合には、違う抗生物質を使用して再度除菌治療することも可能です。再度、除菌治療を受けることで、除菌成功率は90%以上になると報告されています。
服用が終了したら、約1カ月後以降に除菌療法の効果を判定します。ただし、1カ月程度では菌がいても、いないと判定される偽陰性になる可能性があるため、もう少し長く期間を置いてから判定することが多くなっています。
薬に対するアレルギー反応として、皮膚の発疹やかゆみ、腹痛を伴った下痢、血便、発熱などが起こる可能性があります。こうした症状が現れた場合、服用を中止して医師にご相談ください。
発生が報告されている主な副作用には、軟便や下痢、食べ物の味がおかしくなる味覚異常、肝機能の検査値(AST/GOT、ALT/GPT)変動などがありますが、ほとんどのケースは服用終了後に自然と治まっていきます。症状がひどい場合は医師にご連絡ください。
また、除菌治療終了後に胸やけなど逆流性食道炎の症状が起こるケースがありますが、除菌治療で服用する薬に胃酸の分泌を抑えるものがあるため、低下していた胃酸の分泌が服用をやめたことで正常に戻ってしまうことが原因とされています。
ピロリ菌検査・除菌治療の保険適用範囲が拡大
2013年より、ピロリ菌検査・除菌治療の保険適用範囲が広がっています。適用となる患者様は以下です。
- 内視鏡検査もしくは造影検査において、胃潰瘍または十二指腸潰瘍の確定診断がなされた患者様
- 胃MALTリンパ腫の患者様
- 特発性血小板減少性紫斑病の患者様
- 早期胃がんに対する内視鏡的治療後の患者様
- 内視鏡検査において胃炎の確定診断がなされた患者様(新たに追加された項目)
これにより、まずは内視鏡検査で病気にかかっているかの診断を行い、そこで病気の確定診断がされた場合、ピロリ菌に感染しているかどうかの検査を保険内で受けることが可能になりました。さらに、その検査でピロリ菌の感染が確認された場合、その後の除菌治療にも保険が適用されます。上記の条件に当てはまらない場合は、自費診療で検査や除菌治療を受けることが可能です。詳しくはお問い合わせください。
ピロリ菌と胃がんについて
 胃がんの発生については多くの研究が行われております。喫煙や塩分の過剰摂取、野菜・果物の摂取不足など、いくつかのリスク要因が指摘されていますが、中でもピロリ菌の持続感染は高いリスク要因です。ピロリ菌の除菌により、胃がんのリスクが約1/3に低下します。そのため、当クリニックでも除菌を積極的に行っています。
胃がんの発生については多くの研究が行われております。喫煙や塩分の過剰摂取、野菜・果物の摂取不足など、いくつかのリスク要因が指摘されていますが、中でもピロリ菌の持続感染は高いリスク要因です。ピロリ菌の除菌により、胃がんのリスクが約1/3に低下します。そのため、当クリニックでも除菌を積極的に行っています。
ピロリ菌の持続感染によって、胃は萎縮性胃炎という状態になり、胃がんの発生母地となっていきます。除菌が成功しても、いったん萎縮の進んだ胃がすぐに健全な状態に戻ることはなく、生涯未感染の方に比べて約7倍以上のリスクが残るとされています。ピロリ感染がある、もしくは感染があったがん年齢の方は、年1回の上部内視鏡検査が早期発見のために有効です。
健診などで指摘される胃ポリープは、ピロリ菌の感染も萎縮性胃炎もない方に多くみられる胃底腺ポリープという良性のものが多いです。この胃底腺ポリープがある胃は、胃がんになりにくいとされています。胃には過形成ポリープや腺腫など、他のポリープができる場合もあるので、ご自身にどのようなポリープができているのか正確に知っておくことが大切です。













